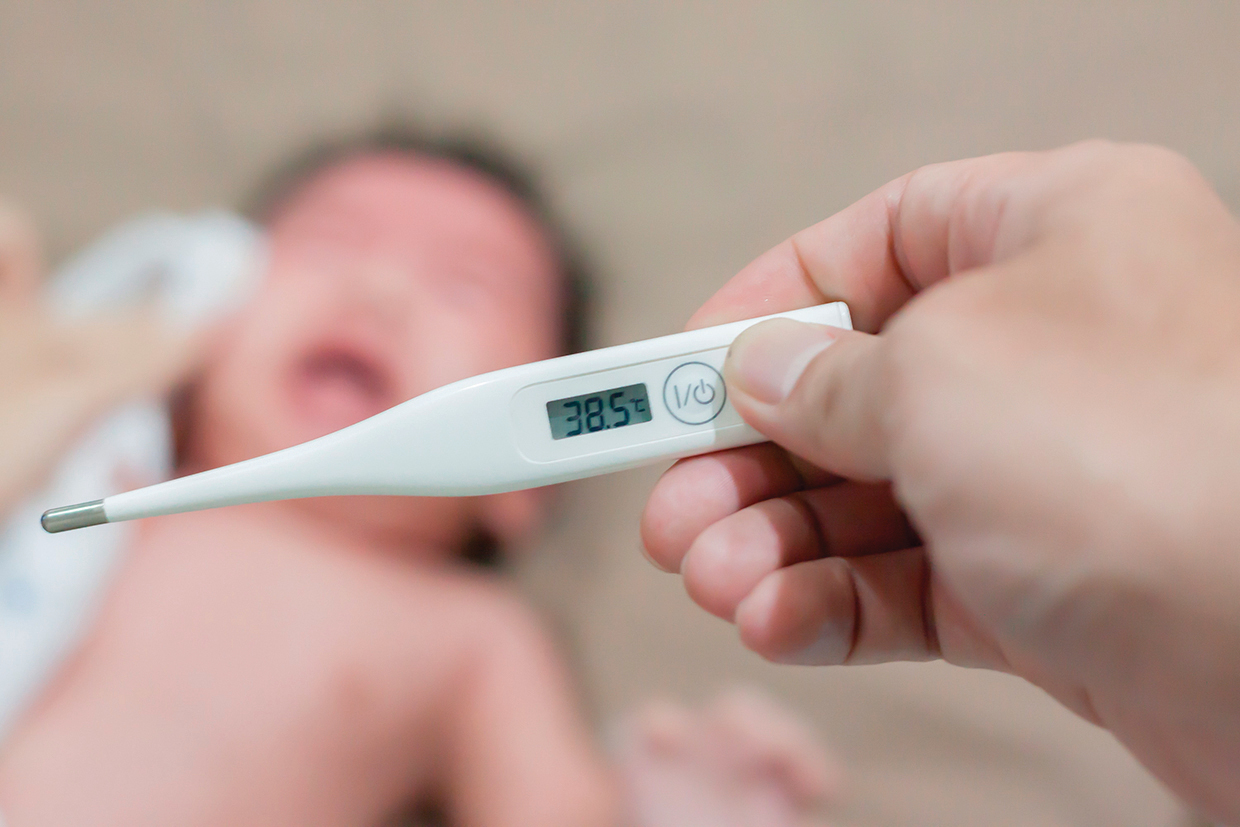
6歲的陳小妹妹某日晚上開始發燒,溫度約在37.5℃~38.5℃,雖然溫度不是很高,但是卻反覆發燒不退。隔日家長帶她前往醫院求診,發現臉部、頸部呈現泛紅,同時有地圖舌和下肢輕微水腫。醫師先安排她做流感快篩,結果為陰性,因此建議先以症狀治療,並返家密切觀察。
第三天上午,她持續發燒,手掌開始紅腫發燙,家長擔心是否感染中共病毒(武漢肺炎、新冠病毒),於是帶她前往醫院做核酸檢測,結果為陰性。第四天仍然發燒,再前往醫院複診,此時醫師懷疑可能是非典型川崎氏症,建議進一步安排檢查。
經由心臟超音波檢查發現,心臟收縮舒張功能正常,但供應心臟血流的冠狀動脈管徑出現不規則擴張;隔周再安排心臟超音波追蹤,冠狀動脈管徑仍然有不規則的擴張變化,同時也發現手指甲和腳趾甲附近開始出現脫皮現象,確診為「非典型川崎氏症」,建議每日服用阿斯匹靈,並持續定期追蹤。
川崎氏症對心臟和血管存在威脅
書田診所小兒科主任醫師潘俊伸表示,川崎氏症(Kawasaki disease)又稱為「川崎病」或 「黏膜皮膚淋巴腺綜合症」(mucocutaneous lymph node syndrome),是一種全身血管發炎的疾病,特別會出現心臟冠狀動脈病灶、冠狀動脈瘤,對日後心臟功能和心血管疾病存在威脅,容易有冠狀動脈狹窄和心肌梗塞的問題,嚴重者會導致死亡。
川崎氏症是日本小兒科醫師川崎富作在1967年率先提報的疾病,故依此命名為川崎氏症。川崎氏症並不常見,臨床統計顯示, 男孩比女孩容易罹患此症,患者幾乎都在 5 歲以下,每 10 萬名 5 歲以下孩童中,僅會出現 8 ~ 67 位患者,但在日本,每 10萬孩童中,就有 124 位患者。
典型川崎氏症5個診斷要件
潘俊伸指出,典型川崎氏症好發於5歲以下之嬰幼兒,2歲以下佔50%。目前川崎氏症的診斷是藉由臨床症狀,除了超過5天的高燒之外,有5個典型診斷要件,確診至少應該出現其中4個,在此分別列出如下。
1. 雙側結膜充血,但無分泌物。
2. 頸部單側淋巴結病變,直徑>1.5公分。
3. 出現皮疹,包括斑丘疹、瀰漫性紅皮病、多型性紅疹。
4. 嘴唇乾裂、出現紅斑、草莓舌、口腔和咽部發紅充血。
5. 急性期手、腳會出現紅腫,或是在亞急性期出現四肢指(趾)甲末端脫皮。
非典型川崎氏症讓人難以捉摸
潘俊伸說明,近年來發現許多疑似川崎氏症,但又無法完全符合診斷條件者,稱為「非典型川崎氏症」,約佔全部川崎氏症的15%。臨床上必須配合輔助性診斷指標,包括白蛋白指數、尿液檢查、肝功能指數、白血球數量、血色素、血小板數目、紅血球沉降係數(ESR)和C-reactive protein (CRP)發炎指數,並排除其它疾病才能加以確認。
非典型川崎氏症的臨床症狀雖然不足5個診斷要件,但會有心臟冠狀動脈發炎或擴大的情況,由於症狀與一般病毒感染的症狀十分類似,所以非典型川崎氏症被診斷的時間通常會比較慢,經常造成冠狀動脈血管發炎的情況比典型川崎氏症嚴重。
因此任何嬰兒或兒童有持續無法解釋的發燒,雖然未出現典型川崎氏症狀,但檢驗數據和心臟超音波檢查結果符合時,則須考慮視為非典型川崎氏症。
治療方式和服藥的建議
潘俊伸說,在治療方面,目前以靜脈注射免疫球蛋白為主,患者接受治療後,約在24小時內退燒並完全康復。如果早期給予免疫球蛋白,發生冠狀動脈血管瘤的機率約5%;如果沒有給予免疫球蛋白,發生冠狀動脈血管瘤的機率可高達20%~25%,所以早期診斷和治療,對於避免發生合併症有很大的助益。
此外,川崎氏症患者在恢復期間,通常會有血小板數量增高的情況,此時每日給予服用低劑量(3~5毫克/每公斤體重)阿斯匹靈,能降低血小板數量、預防血栓發生;在一般情況下,建議至少服用2個月,如果有冠狀動脈發炎,服用的時間須視情況延長。
孩子發燒不斷 切勿掉以輕心
潘俊伸提醒家長,嬰兒和兒童發燒的原因很多,如果孩子發燒不斷、皮膚陸續出現紅斑、紅疹、腫脹等症狀,即使身體稍微退溫,仍不要掉以輕心,小心可能是非典型川崎氏症,務必持續前往醫院進行追蹤,由醫師鑑別診斷,才能早期發現、早期治療。◇
-------------------
局勢持續演變
與您見證世界格局重塑
-------------------
🔔下載大紀元App 接收即時新聞通知:
🍎iOS:https://bit.ly/epochhkios
🤖Android:https://bit.ly/epochhkand
📰周末版實體報銷售點👇🏻
http://epochtimeshk.org/stores